Nyeri didefinisikan oleh International Association for the Study of Pain (IASP) sebagai suatu pengalaman yang tidak menyenangkan secara sensorik dan emosional secara aktual dan potensial terkait dengan kerusakan jaringan atau hal yang dideskripsikan sebagai kerusakan. Nyeri merupakan hal yang tidak menyenangkan tetapi perlu, karena nyeri mempunyai nilai biologis dimana dapat menjadi tanda sesuatu yang 'berbahaya' sedang terjadi dalam tubuh.
Penilaian menyeluruh diperlukan dalam proses perawatan dan pengobatan, penilaian nyeri juga menjadi salah satu hal yang harus dilakukan dalam proses perawatan tersebut. Pada penilaian nyeri, parameter yang sering dipergunakan adalah penilaian intensitas nyeri itu sendiri. Nyeri akut dan kronis seringkali belum dikenali dengan baik dan tidak dikelola dengan baik, hal ini dapat menimbulkan konsekuensi negatif baik jangka pendek maupun jangka panjang. Untuk itu penilaian nyeri yang akurat dengan menggunakan instrumen yang valid dan reliabel menjadi dasar pengobatan atau perawatan yang efektif.
Nyeri akut dan kronis merupakan pengalaman yang juga umum dialami oleh anak-anak dan remaja. Contoh nyeri yang dapat terjadi antara lain pada saat proses; imunisasi, pengambilan sampel darah, tindakan operasi. Pada penilaian nyeri untuk pediatrik, beberapa dimensi yang dapat dinilai, antara lain; sensorik, afektif/kognitif, dampak nyeri terhadap berbagai aspek kehidupan sehari-hari. Meskipun penting untuk menilai masing-masing dimensi tersebut namun parameter yang paling umum dilakukan baik dalam praktik klinis maupun penelitian adalah intensitas nyeri atau seberapa menyakitkan nyeri tersebut.
Analisa terkait penilaian nyeri pada pasien pediatrik banyak dilakukan, diantaranya adalah review yang dilakukan oleh Ped-IMMPACT group dan the Society of Pediatric Psychology (SPP). Pada review yang dilakukan, Ped-IMMPACT lebih menitikberatkan pada reliabilitas dan validitas penilaian intensitas nyeri, sedangkan SPP lebih fokus pada kegunaan klinis, yang mengacu pada diterapkannya penilaian dalam konteks klinis. Selain fokus penekanan yang berbeda, kedua kelompok reviewer tersebut menggunakan dua metodologi yang berbeda pula dalam proses pengkajiannya.
Penilaian intensitas nyeri pada anak memiliki tiga pendekatan utama, yakni; fisiologis, perilaku, dan pelaporan sendiri.
- Penilaian Fisiologis
Detak jantung dan pernafasan, tekanan darah, saturasi oksigen. - Penilaian Perilaku
Suara, ekspresi wajah, pergerakan tubuh, - Pelaporan Sendiri (self-report)
Penilaian nyeri dengan pendekatan pelaporan sendiri oleh pasien digunakan untuk anak-anak yang sudah dapat berkomunikasi secara lisan. Terdapat beberapa keuntungan dengan mempergunakan penilaian pelaporan sendiri, karena nyeri bersifat subyektif dan penilaian dengan metode ini meminta individu yang bersangkutan untuk menyampaikan rasa nyeri yang dirasakan. Tetapi metode ini memiliki pula keterbatasan, yakni:
- Metode ini tergantung pada kemampuan sosial, kognitif dan komunikasi anak
- Laporan yang disampaikan anak dapat terpengaruh oleh konteks mereka, seperti; siapa yang menanyakan pertanyaan, situasi.
- Dapat terjadinya bias data apabila pertanyaan yang disampaikan telah lampau (lama terjadi), dalam hitungan minggu hingga bulan
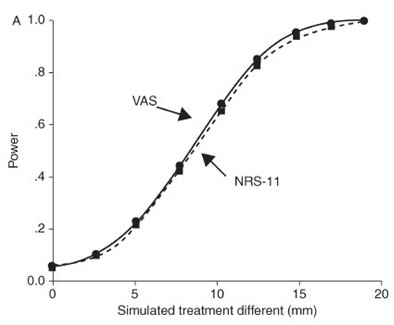
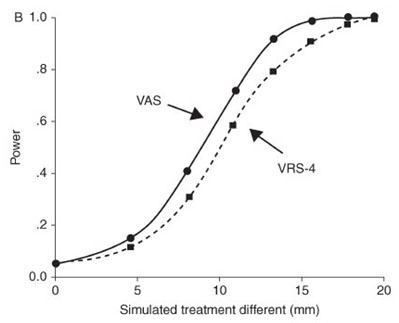
Menurut Stinson dkk terdapat 34 unidimensional penilaian intensitas nyeri dengan metode pelaporan sendiri untuk anak usia 3-18 tahun. Enam dari penilaian ini sesuai dengan kriteria yang dikembangkan oleh Cohen dkk, dimana Cohen dkk melakukan review terhadap 8 penilaian yang biasa dipergunakan dalam menilai intensitas nyeri pada anak, yakni; 4 penilaian unidimensional dan 4 penilaian multidimensional. Lima instrumen penilaian diberi peringkat sebagai instrumen penilaian yang well-established. Kedua kelompok reviewer sepakat bahwa Pieces of Hurt Tool, the Faces Pain Scale-Revised, the Oucher - Photographic and Numeric Rating Scale, dan the Visual Analogue Scale adalah instrumen penilaian terbaik yang tersedia untuk praktik klinis dan penelitian.
Oleh : Lucia Evi I.
Sumber : Measurement of self-reported pain intensity in children and adolescents. Huguet et al. Journal of Psychosomatic Research 68 (2010) 329–336. 2009
http://www.ncbi.nlm.nih.gov/pubmed/20307699