Meningkatnya jumlah bencana, keadaan darurat kesehatan masyarakat, dan konflik bersenjata, terdapat banyak sekali publikasi yang dapat dikategorikan ke dalam beberapa topik penelitian, seperti 5C (command, control, communication, coordination, dan collaboration), partisipasi warga, pengorganisasian mandiri, persepsi risiko, kerentanan, dan penggunaan teknologi maju. Perubahan besar dalam manajemen bencana dan keadaan darurat menunjukkan adanya kebutuhan untuk meninjau kembali inti kesiapsiagaan menghadapi kejadian tak terduga. Selain itu, perubahan geopolitik global, konflik hibrida, perubahan iklim, dan pandemi merupakan risiko-risiko baru yang menciptakan kerentanan baru yang mempengaruhi prinsip-prinsip kesiapsiagaan bencana di banyak negara, mulai dari negara-negara berpendapatan tinggi hingga negara-negara berpendapatan menengah dan rendah.
Ada dua faktor penting yang perlu dipertimbangkan dalam perencanaan dan pengelolaan bencana dan keadaan darurat yang semuanya merupakan empat elemen penting dari surge capacity (SC). Faktor pertama terdiri dari tiga elemen pertama SC, yaitu elemen yang perlu ditingkatkan atau diturunkan skalanya dalam penanggulangan bencana. Hal yang dimaksud adalah staf, barang, dan ruang (Staff, stuff, and space), seringkali direncanakan melalui rencana darurat, menggunakan sumber daya yang tersedia dalam organisasi atau fasilitas. Sistem merupakan faktor krusial kedua dan elemen vital keempat dari SC, yaitu pedoman dan instruksi yang mengatur kualitas dan kuantitas staf, barang, dan ruang. Dalam kebanyakan kasus, sistem tersebut adalah rencana darurat itu sendiri. Hal ini menggambarkan bagaimana manajemen medis dan non-medis diorganisasikan untuk memberikan kerangka struktural untuk bekerja dan memprioritaskan kegiatan bagi staf.
Dalam praktiknya, terjadi peningkatan kapasitas primer ketika terjadi bencana. Menurut (sistem) rencana darurat, lonjakan ini menargetkan staf, perlengkapan, dan ruang yang tersedia serta, dalam banyak kasus, cukup untuk mengatasi tantangan bencana. Namun, dengan perpanjangan proses bencana atau kejadian simultan di tempat lain yang memerlukan sumber daya terpusat, diperlukan gelombang kedua. Baik lonjakan primer maupun sekunder harus dilihat sebagai bagian terpadu dari ketahanan. Transisi tersebut dapat menciptakan situasi yang kompleks ketika proses tersebut dapat terjadi secara bersamaan atau dalam urutan yang acak. Situasi yang luar biasa ini dapat dipahami dengan bantuan teori kompleksitas, yang menekankan interaksi dan siklus umpan balik yang terus-menerus mengubah sistem. Meskipun teori ini menyatakan bahwa sistem tidak dapat diprediksi, sistem ini juga dibatasi oleh aturan-aturan yang menghasilkan ketertiban. Sebagian besar sistem layanan kesehatan mampu menanggulangi lonjakan kedua dengan memanfaatkan sumber daya yang tersedia, namun sedang tidak bertugas. Staf dapat dipanggil untuk bekerja, sumber daya dan ruang yang tidak digunakan dapat digunakan. Insiden multidomain seperti serangan teror, konflik bersenjata, atau ketika infrastruktur memerlukan sumber daya tambahan. Skenario ini harus menggunakan sumber daya masyarakat dan digambarkan sebagai SC fleksibel (FSC).
Studi yang dilakukan oleh Phattharapornjaroen, dkk. (2022) mengembangkan kerangka konseptual dan teoritis untuk FSC, yang terinspirasi oleh kerangka teoritis SC, kompleksitas, kolaborasi, dan mendiskusikan implementasi serta penggunaannya dalam keadaan darurat. Kerangka konseptual menggambarkan apa yang dapat diharapkan melalui penelitian. Studi ini mendefinisikan variabel-variabel yang relevan untuk penelitian dan memetakan bagaimana variabel-variabel tersebut mungkin berhubungan satu sama lain, serta mencari tahu penyebab yang diharapkan dan dampak yang diharapkan.
Kerangka konseptual SC
Terinspirasi oleh karya Hick dkk., Bonnett dkk. yang menggambarkan kerangka SC pada tahun 2006, berdasarkan tinjauan mereka terhadap makalah yang diterbitkan, ada beberapa peristiwa yang disebut sebagai pemicu lonjakan (surge-generating events). Peristiwa-peristiwa ini terkandung (ditentukan secara geografis dan lokasi kejadian merupakan bagian integral dari peristiwa tersebut, seperti pemboman, tornado, banjir, dll.) atau berbasis populasi (tidak ditentukan secara geografis dan dapat menyebar ke seluruh populasi, seperti pandemi, bioterorisme, dll.). Semua peristiwa ini menyebabkan sistem layanan kesehatan merespons, memperluas, atau meningkatkan skalanya dalam tiga bidang besar: (1) SC kesehatan masyarakat yang bertujuan untuk meningkatkan kemampuan keseluruhan sistem kesehatan masyarakat dalam mengelola insiden yang signifikan, (2) berbasis fasilitas, dan (3) peningkatan kapasitas berbasis masyarakat.
Kesiapan yang tepat dibangun berdasarkan kegiatan sehari-hari dan standar perawatan. Dengan standar perawatan dan operasional sehari-hari yang tepat, sebuah fasilitas dapat meningkatkan volumenya dengan sumber daya yang tersedia, dan tidak memerlukan modifikasi pada sistem. Bencana dan keadaan darurat mempengaruhi aktivitas sehari-hari sistem kesehatan. Peristiwa yang dapat diatasi memerlukan sumber daya secepatnya di sekitar daerah yang terkena dampak dan mentransfer korban dengan cepat ke rumah sakit, sehingga dapat menyebabkan rumah sakit kewalahan. Pada peristiwa bencana atau kebutuhan perawatan yang meningkat cepat, evakuasi total rumah sakit tidak bisa dihindari. Di sisi lain, kejadian berbasis populasi memerlukan isolasi yang tepat terhadap korban yang terinfeksi atau terkena dampak dan transportasi selektif ke rumah sakit. Pada saat tersebut, layanan komunitas yang tepat harus tersedia untuk menenangkan pasien dan memungkinkan mereka untuk dites dan dirawat di rumah tanpa harus mencari rumah sakit yang sudah terdampak.
Kerangka kompleksitas dan ketahanan
Menggunakan elemen penting SC, Therrien et al. memperluas diskusi tentang kebutuhan fasilitas kesehatan untuk merespons suatu peristiwa dengan mengintegrasikan konsep Hick et al., yang menghasilkan model kesiapan dan respons sistem kesehatan terhadap berbagai skenario strategi berdasarkan empat elemen penting SC, yaitu personel terlatih (staf), persediaan dan peralatan (barang), ruangan di yang menangani pasien (struktur) dan kebijakan dan prosedur (sistem), serta konsep ketahanan (resiliensi). Respons ini dapat menunjukkan fleksibilitas dalam peningkatan dan penurunan skala sistem (intrinsik), serta fungsinya sebelum, selama, atau setelah perubahan dan keadaan darurat untuk mempertahankan operasi penting dalam kondisi yang diharapkan dan tidak terduga. Hal ini bermaksud membangun kapasitas dalam krisis dengan mengurangi kerentanan dan meningkatkan perencanaan respons. Namun, Therrien dkk. mencatat bahwa permasalahan organisasi lainnya dalam manajemen bencana dan keadaan darurat juga harus ditangani.
Ketahanan organisasi sebagian bergantung pada kolaborasi antara kapasitas berbagai lembaga untuk memperoleh informasi yang akurat dan terkini, peralatan yang diperlukan untuk bersama-sama mengelola masuknya pasien di setiap rumah sakit, dan wilayah berdasarkan mekanisme koordinasi yang telah dinegosiasikan sebelumnya, serta dinamika kekuasaan antar organisasi. Teori kompleksitas berfokus pada dinamika interaksi, sifat interaksi yang tidak dapat diprediksi, dan hubungan antara sistem dan lingkungannya.
Kerangka kolaborasi
Kerangka kolaboratif bertujuan untuk mengidentifikasi dan membangun hubungan penting yang memudahkan dan mengakomodasi proses pencapaian tujuan. Gambar 1 menunjukkan komponen kolaborasi. Kata bersama dan berbagi sangat penting dalam kolaborasi, yang dimulai dengan kerja sama, dan koordinasi hingga berakhir dengan kolaborasi. Kolaborasi total adalah proses integrasi yang memungkinkan unit mencapai perpaduan. Namun, fusi bukanlah tujuan dalam manajemen bencana dan keadaan darurat karena keberagaman merupakan faktor penting yang memungkinkan pengelolaan seluruh wilayah yang terkena dampak dengan populasi yang beragam.
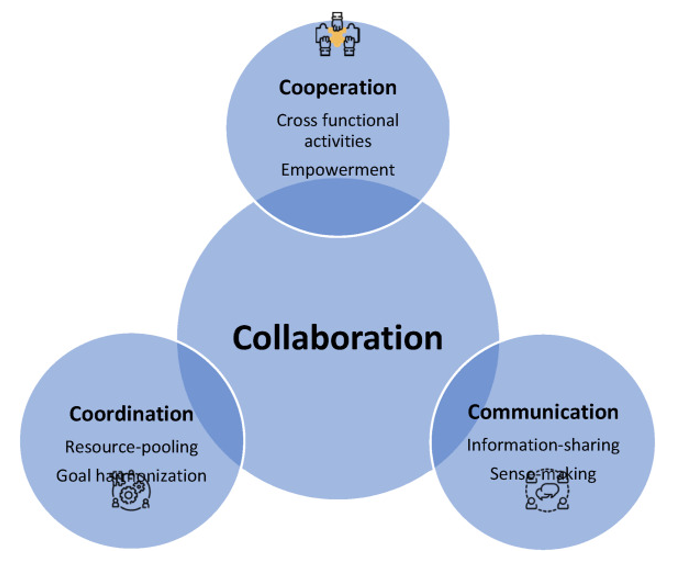
Penelitian kolaborasi muncul dari beberapa disiplin ilmu dan bidang profesional. Dalam ulasan mereka, Patel dkk. menemukan bahwa berikut adalah beberapa faktor penting untuk kolaborasi yang sukses:
- Konteks: Ini adalah faktor paling penting yang menentukan tugas dan jenis individu dan tim yang bekerja bersama. Hal ini juga menentukan jenis dukungan yang dibutuhkan kolaborasi.
- Dukungan: Dukungan dan sumber daya yang tepat dapat menentukan hasil kolaborasi. Tim yang dirancang dengan baik dengan dukungan yang tidak memadai dianggap gagal dalam misinya.
- Tugas: Mendefinisikan tugas merupakan faktor penting dalam mencapai tujuan akhir di semua tingkat respons dan keterlibatan.
- Proses interaksi: Pendekatan kolaboratif memerlukan lingkungan di mana kolaborator terlibat dalam proses interaksi, seperti pembelajaran, koordinasi, komunikasi, dan pengambilan keputusan.
- Tim: Individu dengan tugas bersama dan tujuan bersama, fungsi organisasi tertentu yang berkontribusi terhadap tujuan perusahaan.
- Individu: Orang-orang yang berinteraksi untuk mencapai kolaborasi. Kinerja individu (sosial dan teknis) sangat penting untuk kinerja tim.
- Faktor menyeluruh: Faktor yang relevan dan berinteraksi dengan faktor 1–6, seperti kepercayaan, konflik, pengalaman, tujuan, insentif, kendala, manajemen, waktu, dan kinerja. Kepercayaan sangat diperlukan dalam kolaborasi apa pun, yang mungkin akan menimbulkan perselisihan. Hubungan saling percaya memfasilitasi komunikasi, kepemimpinan, dan penerapan berbagai tindakan keamanan atau medis yang lebih baik. Namun, orang yang berpengalaman dapat mengatasi konflik jika memiliki tujuan yang jelas dan insentif yang tepat.
Dari sudut pandang manajemen bencana dan keadaan darurat, konteksnya adalah etiologi kejadian, yang memerlukan dukungan dan tim yang dapat bekerja di lokasi kejadian. Setiap tim perlu memiliki tugas tertentu yang dilakukan oleh individu yang terdidik. Penanggulangan bencana merupakan kinerja multilembaga, maka harus ada proses interaktif, yaitu saling belajar, berkoordinasi, berkomunikasi, dan meningkatkan pengambilan keputusan bersama, yang memerlukan penilaian bersama terhadap situasi. Komunikasi dan interaksi antara tim dan organisasi atau faktor-faktor menyeluruh dapat disebut sebagai CSCATTT (command and control, safety, communication, assessment, triage, treatment, and transport) yang digunakan sebagai alat perencanaan dan evaluasi. Hal ini juga dapat digunakan sebagai titik interaksi selama kolaborasi antarlembaga yang memfasilitasi semua bagian penting dari kolaborasi, yaitu kerjasama, koordinasi, komunikasi, berbagi informasi, kegiatan lintas fungsi, pengumpulan sumber daya, pemahaman, pemberdayaan, dan kesesuaian tujuan.
Kerangka konseptual FSC
Setelah mengadopsi kerangka teoritis SC yang menambahkan kerangka kompleksitas dan kolaborasi, Gambar 2 menunjukkan pengembangan kerangka FSC. Konsep ini berguna ketika lonjakan ekstrinsik dimulai. Dalam kerangka Bonnett, setelah lonjakan rumah sakit, sumberdaya dari komunitas dipanggil, sebelum lonjakan sumber daya ekstrinsik terjadi. Sumber daya masyarakat dalam model ini adalah fasilitas kesehatan di masyarakat yang terkena dampak. Berbeda dengan model Bonnett, lonjakan ekstrinsik pada FSC, dimulai langsung setelah lonjakan berbasis fasilitas gagal. Pendekatan pertama adalah dengan meminta sumber daya fasilitas serupa lainnya di tingkat lokal, regional, dan nasional. Misalkan sumber daya ini tidak mencukupi atau tidak dapat disalurkan karena gangguan infrastruktur di sekitar lokasi kejadian, maka FSC dapat memprakarsai dan menggunakan fasilitas medis dan non-medis yang ada di masyarakat.
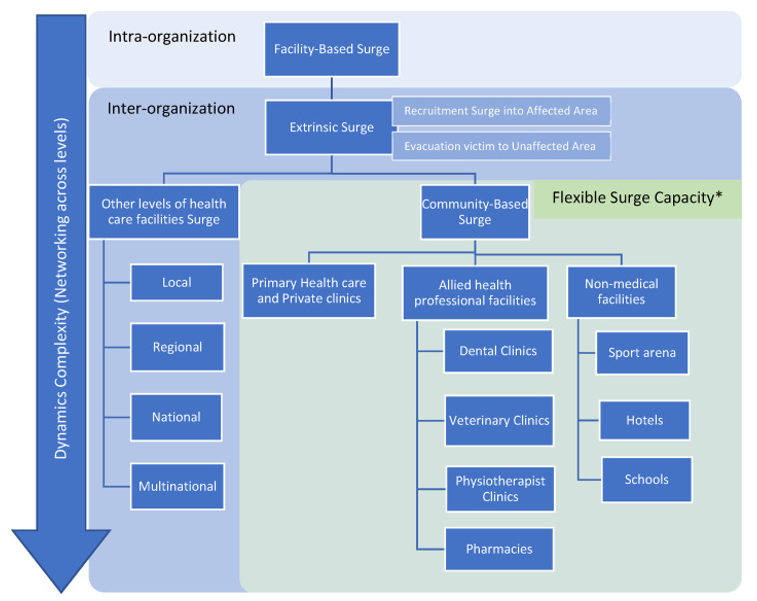
Peningkatan tersebut menghasilkan dua pendekatan yang berbeda terhadap lokasi kejadian, bergantung pada apakah kejadian tersebut merupakan kejadian terkendali atau kejadian berbasis populasi. Sumber daya dapat direkrut ke lokasi kejadian atau daerah yang terkena dampak dapat dievakuasi. Dalam sebagian besar skenario, staf, barang, dan bahkan ruangan (rumah sakit lapangan) dapat dikerahkan ke daerah yang terkena dampak. Namun, hal ini mungkin tidak dapat dilakukan jika infrastruktur yang terkena dampak memerlukan sumber daya masyarakat. Dalam skenario berbasis populasi, fasilitas medis tidak dapat mengambil risiko memasukkan individu yang terinfeksi ke rumah sakit. Dengan demikian, sumber daya masyarakat dapat digunakan untuk melayani mereka yang tetap tinggal di rumah tanpa membebani dan mengancam kapasitas rumah sakit.
Kerangka kerja FSC akan merekomendasikan sumber daya medis dibagi menjadi pusat layanan kesehatan primer dan gabungan yang bersertifikat dan resmi, termasuk klinik gigi dan hewan, fisioterapis, dan apoteker. Sumber daya non-medis, menurut kerangka FSC, mengacu pada semua fasilitas publik dan swasta di wilayah setempat, seperti sekolah, hotel, kompleks olahraga, dan fasilitas serupa. Penerapan sistem seperti ini memerlukan kemauan hukum dan individu serta serangkaian titik interaksi yang meningkatkan dan memfasilitasi kolaborasi antara berbagai unit dan lembaga. Dilihat dari perspektif kompleksitas teoritis, FSC menyarankan tindakan bertahap dari berbagai tingkat masyarakat untuk mengaktifkan sumber daya lokal yang tersedia. Investigasi di masa depan harus dapat menyelidiki persyaratan hukum untuk penerapan FSC. Selain itu, kemauan individu, baik profesional maupun awam, juga harus dievaluasi. Masalah-masalah ini perlu didiskusikan dan diklarifikasi dalam penelitian masa depan. Apabila, bencana dan keadaan darurat yang memerlukan FSC jarang terjadi, maka latihan dan simulasi harus digunakan untuk memahami manfaat FSC dengan lebih baik. Dari sudut pandang organisasi, keberlanjutan kolaborasi bergantung pada faktor, manfaat, dan tantangan yang diperoleh dari berkolaborasi. Hal-hal ini dapat dilatih dan diuji untuk membantu organisasi memahami dan berkolaborasi dengan lebih baik untuk memaksimalkan manfaat dan meminimalkan tantangan.
Selengkapnya dapat diakses di:
https://www.sciencedirect.com/science/article/pii/S0033350622001226
 Rumah Sakit yang menyediakan sebagian besar layanan kesehatan di negara manapun, berupaya untuk meningkatkan pengalaman dan luaran dari kesehatan pasien. Rumah Sakit menyediakan layanan rawat inap, rawat jalan, dan darurat, serta merupakan bagian terbesar dari belanja kesehatan di banyak negara, sehingga berkontribusi dalam peningkatan belanja kesehatan di seluruh dunia, khususnya di negara-negara berpendapatan menengah dan tinggi. Di 27 negara, rata-rata 10% pasien rumah sakit mengalami setidaknya satu efek samping, yang sebagian besar disebabkan oleh prosedur pembedahan, pengobatan/cairan, dan infeksi terkait layanan kesehatan, dengan median 51,2% yang dianggap dapat dicegah.
Rumah Sakit yang menyediakan sebagian besar layanan kesehatan di negara manapun, berupaya untuk meningkatkan pengalaman dan luaran dari kesehatan pasien. Rumah Sakit menyediakan layanan rawat inap, rawat jalan, dan darurat, serta merupakan bagian terbesar dari belanja kesehatan di banyak negara, sehingga berkontribusi dalam peningkatan belanja kesehatan di seluruh dunia, khususnya di negara-negara berpendapatan menengah dan tinggi. Di 27 negara, rata-rata 10% pasien rumah sakit mengalami setidaknya satu efek samping, yang sebagian besar disebabkan oleh prosedur pembedahan, pengobatan/cairan, dan infeksi terkait layanan kesehatan, dengan median 51,2% yang dianggap dapat dicegah.










